Наряду с кариесом и прочими заболеваниями зубов, существуют еще и патологии ротовой полости, поражающие слизистую оболочку рта и десны. Одним из распространенных заболеваний считается пародонтит, по мнению стоматологов, им страдают около 90% населения всей планеты.
Причины развития патологии
Пародонтит – хроническое воспаление пародонта – ткани, образующей десны. В большинстве случаев пародонтит проявляется в кровоточивости десен, их отеке, выпадении целых здоровых зубов и поражении альвеолярного отростка челюсти.
Основополагающей причиной, приводящей к появлению пародонтита считается не долеченный гингивит, помимо него, провоцирующими факторами могут быть:
- системные (аутоиммунные) заболевания;
- неправильный прикус;
- повышенный тонус челюстных мышц;
- постоянное состояние стресса;
- курение;
- нарушение гормонального баланса и т.д.
Как распознать пародонтит
Симптоматика заболевания обычно ярко выражена. Различают две основные формы пародонтита: локализованный и генерализованный.
Локализованный пародонтит
На начальной стадии пародонтит проявляется в увеличении щелей между зубами, в которые часто попадает пища, иногда это сопровождается сильной болью. Затем появляются болевые ощущения при пережевывании пищи и чувство расшатанности зуба. Если не вылечит заболевание на этой стадии, начинают углубляться десневые карманы, повышается чувствительность зубов, человек испытывает боль при употреблении горячей или холодной пищи и при вдыхании холодного воздуха. Особое отличие этой формы заболевание заключается в том, что болезнь поражает десну около одного зуба, оставляя неповрежденным остальные участки челюсти.
Генерализованный пародонтит
Для этой формы заболевания типично хроническое протекание. Пародонтит затрагивает оба ряда зубов одновременно, представляя собой более серьезную проблему, нежели локализованный пародонтит. Основными признаками генерализованной формы следует отметить:
- поверхностный гингивит (воспаление десен), приводящий к постепенному разрушению пародонта вокруг зуба;
- разрушение зубодесневых соединений и связок между зубами;
- истончение, а в особо тяжелых случаях и рассасывание костных тканей;
- постоянно усиливающаяся подвижность зубов;
- боль и кровоточивость, в основании шейки одного или нескольких зубов;
- ускоренное образование зубного налета и зубного камня;
- выделение из-под десен гнойного отделяемого;
- неприятный запах изо рта;
- формирование промежутков между зубом и пародонтом.
Хронический пародонтит имеет фазовое течение (неполная ремиссия сменяется обострением).Фаза обострения хронического пародонтита характеризуется:
- появлением резкой и пульсирующей боли;
- головной болью;
- повышением температуры тела до 370 С;
- общей слабостью и т.д.
Методы лечения пародонтита
Методик устранения воспалительных явлений с пародонта множество, начиная от местного (гели и мази с антибиотиком или противовоспалительными компонентами), заканчивая хирургическим вмешательством.
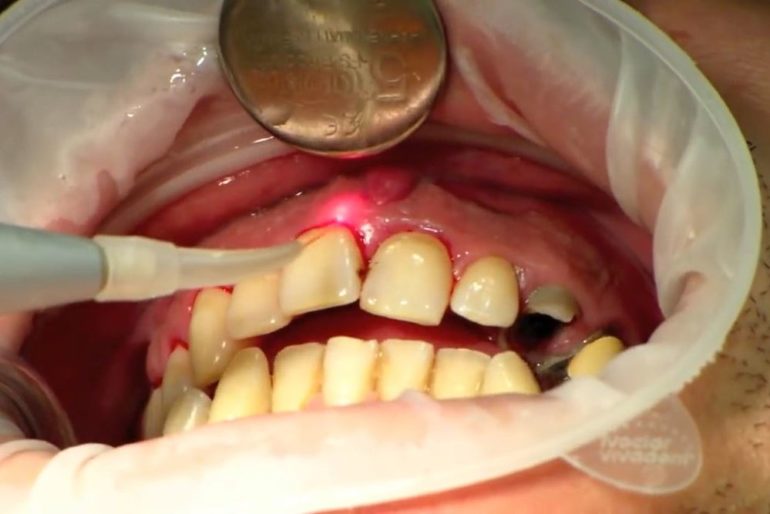
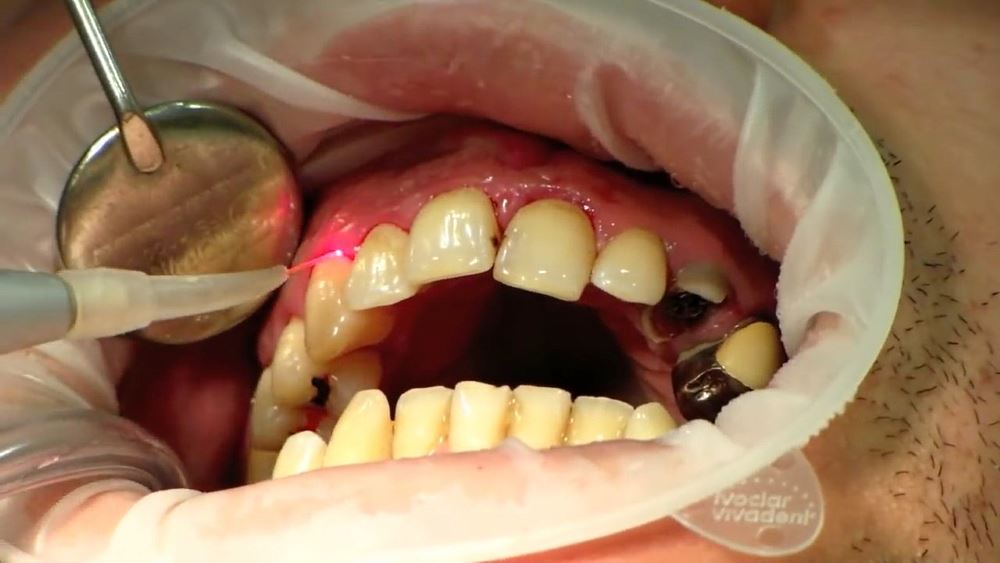
Одной из инновационных методик лечения пародонтита считается воздействие на пораженную область лазерным лучом красного или инфракрасного спектра. Данный способ лечения считается одним из эффективнейших и абсолютно безопасным для жизни и здоровья пациента.
Суть методики заключается в уничтожении патогенной микрофлоры, вызывающей отложение зубного камня и явлений воспалительного характера на пародонте. В большинстве случае для полного излечения требуется несколько посещений врача-стоматолога, однако множество пациент отмечают положительную динамику уже после первого сеанса.
Достоинства лазерной терапии в лечении пародонтита
По сравнению с традиционными, давно привычными способами, лазеротерапия имеет ряд преимуществ:
- высокая эффективность — с помощью лазерного луча можно уничтожить микрофлору на самых недоступных и невидимых глазу участках пародонта;
- безболезненность — для большинства пациентов не требуется применения даже местного анестетика;
- положительное влияние на ротовую полость — воздействие лазера способствует укреплению зубной эмали, очистке десневого кармана и служит профилактическим средством против повторного воспаления;
- безопасность — лечение пародонтита лазером не запрещено беременным и кормящим женщинам;
- минимальный перечень противопоказаний;
- низкий шанс появления кровотечения, поскольку не происходит прямого контакта инструментария со слизистой, по той же причине вероятность инфицирования при осуществлении каких-либо манипуляций равняется нулю;
- длительный эффект.
Подготовка к процедуре
Поскольку лазерное лечение пародонтита считается оперативным вмешательством, пациенту необходимо посетить врача-стоматолога, который проведет внешний осмотр, санацию и, если потребуется, устранит травмирующие факторы (сколы зубов, некачественные коронки, остатки пищи и т.д.). Затем пациенту необходимо пройти рентгенографию зуба или всей челюсти и сдать общие анализы крови и мочи.
После всех подготовительных мероприятий стоматолог оценит степень болезни, методику воздействия и количество необходимых процедур. При поражении одного зуба обычно хватает 1-2 сеансов, при запущенных случаях до 4.
Как проходит лечение лазером
Время воздействия подбирается индивидуально, в зависимости от каждого конкретного случая, обычно процедура не превышает 5 минут.
Процедура проходит в несколько этапов:
- Обезболивание, если оно необходимо;
- Просушивание зубов и десен при помощи специального аппарата;
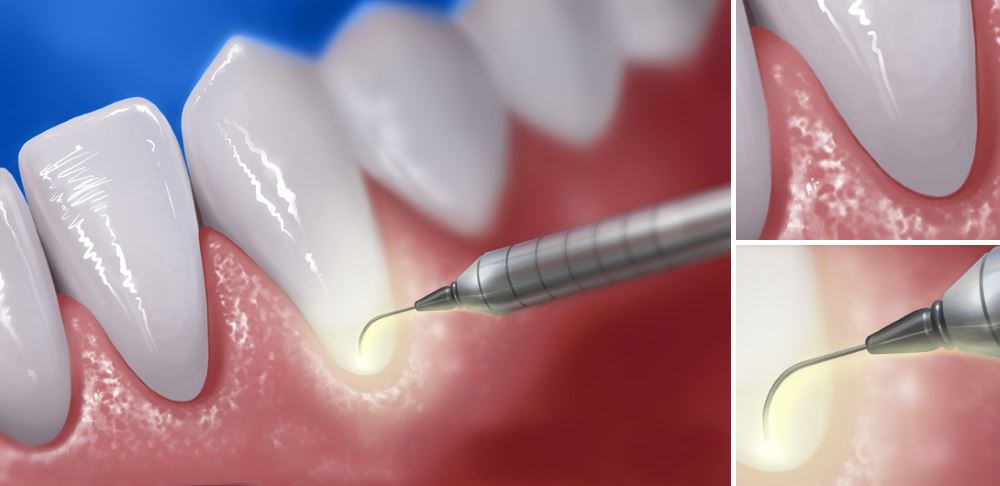
- Нанесение фоточувствительного геля, позволяющего просмотреть все труднодоступные участки;
- Введение лазера вглубь десневого кармана. В результате воздействия лазерного луча активируется действие геля, и патогенная микрофлора погибает;
- Закрытие пародонтального кармана.
После проведения манипуляции стоматолог дает рекомендации по осуществлению профилактических мероприятий.
Уход за ротовой полостью после лечения
Полное восстановление тканей происходит за 2- 3 месяца, в течении этого времени пациент должен выполнять ряд данных специалистом рекомендаций:
- использовать гигиенические средства для полости рта, обогащенные кальцием и фтором;
- отказаться от твердой, острой и пряной пищи;
- заменить зубную щетку на более мягкую.

Недостатки методики и противопоказания к проведению процедуры
Несмотря на доказанную эффективность и положительные отзывы пациентов, есть у лазеротерапии и недостатки – это возможность рецидива заболевания, но подобный исход связан не с методикой воздействия, а с определенными особенностями организма.
Абсолютными противопоказаниями к лечению лазером служат:
- сахарный диабет;
- злокачественные новообразования независимо от стадии и области локализации;
- гематологические заболевания, в том числе и в анамнезе;
- туберкулез легких;
- перенесенный в недавнем времени инфаркт;
- сердечно-сосудистые патологии в фазе декомпенсации.