Плечевой (гленоидно-плечевой) сустав — самый часто вывихиваемый сустав человеческого тела; более 90 % вывихов происходит в переднем направлении. Особенно часто такие травмы встречаются у молодых мужчин-спортсменов — примерно у 3 % за год. Наибольшая частота отмечается в контактных видах спорта (американский футбол, хоккей, борьба), а также в дисциплинах с повышенным риском падений (горные лыжи, волейбол, гимнастика). При передней костной недостаточности суставной впадины более чем на 13,5 % после изолированного восстановления мягких тканей отмечаются неудовлетворительные клинические результаты, поэтому в подобных случаях оправдана костная пластика. Одним из таких вмешательств является операция Латарже, заключающаяся в переносе клювовидного отростка с прикреплённым сухожилием кпереди суставной впадины. Большинство авторов сообщают об отличных клинических исходах, высоком уровне возвращения к спорту и низком проценте рецидивов после этой операции. Тем не менее процедура значительно изменяет нормальную анатомию и может приводить к выраженному ограничению послеоперационной подвижности, что, в свою очередь, коррелирует с повышенным риском остеоартроза. Считается, что ранняя и квалифицированная физиотерапия позволяет избежать подобных ограничений. Цель данного обзора — представить поэтапный протокол реабилитации после операции Латарже и дать рекомендации по безопасному и эффективному возвращению к спортивной деятельности.
Анатомические основы
В отличие от тазобедренного сустава, где головка бедренной кости почти полностью погружена в вертлужную впадину, головка плечевой кости соприкасается с суставной впадиной лишь примерно на 30 % своей поверхности. Плечевой сустав обладает наибольшим объёмом движений среди всех суставов, а его стабильность в значительной степени обеспечивается мягкими тканями. К статическим стабилизаторам относятся форма суставных поверхностей, суставная губа и капсульно-связочный комплекс (клювовидно-плечевая связка, а также верхняя, средняя и нижняя плечево-суставные связки). К динамическим стабилизаторам относятся мышцы, контролирующие положение лопатки (трапециевидная, передняя зубчатая, мышца-поднимающая лопатку, большая и малая ромбовидные, малая грудная) и ротаторная манжета (надостная, подостная, малая круглая, подлопаточная). Сухожилие длинной головки бицепса и мышцы манжеты повышают стабильность за счёт феномена «вдавливания в вогнутость»: при их сокращении суставные поверхности сильнее прижимаются друг к другу. Перискапулярные мышцы стабилизируют сустав, контролируя положение лопатки во время движений плеча. Нарушение любого звена этой системы может нарушить баланс силовых пар и снизить стабильность. Реабилитация должна быть направлена на сохранение этого баланса с целью поддержания подвижности, функции и устойчивости сустава.
Биомеханика
В 1954 году Латарже предложил фиксировать горизонтальную часть клювовидного отростка к передне-нижнему краю суставной впадины винтом. Эффективность процедуры объясняется сочетанием трёх факторов:
- Сухожильно-мышечная «слинговая» система (сухожилие короткой головки бицепса и клювовидно-плечевая мышца) образует динамическую подпорку для нижней части подлопаточной мышцы и передне-нижней капсулы при отведении и наружной ротации плеча.
- Костный блок увеличивает переднезадний диаметр суставной впадины.
- Часть клювовидно-акромиальной связки усиливает нижнюю капсулу.
Кадеверные исследования показали, что именно сочетание костного блока, «слинга» и капсулярного усиления максимально ограничивает патологическое смещение головки плечевой кости. Так, было установлено, что в положении конечного отведения и наружной ротации «слинг» обеспечивает 76–77 % стабильности, капсула — 23–24 %; в среднем диапазоне движений «слинг» даёт 51–62 %, костный блок — 38–49 %. Этот комплексный механизм получил название «тройного блока» процедуры Латарже.
Хирургическая техника
Доступ выполняют по дельтовидно-грудевой борозде, обнажая плечевой сустав и медиальную поверхность клювовидного отростка. Малая грудная мышца отсекается от медиального края клювовидного отростка, а клювовидно-акромиальная связка — от латерального. После циркулярного высвобождения от мягких тканей (с сохранением сухожильного комплекса) клювовидный отросток отпиливают осциллирующей пилой сверху вниз и изнутри кнаружи; средняя длина костного фрагмента — около 25 мм. Затем нижнюю поверхность трансплантата декапсулируют, формируя ровную костную площадку, и просверливают два отверстия.
Далее выполняют продольный разрез волокон подлопаточной мышцы и капсулы в месте перехода средней в нижнюю треть. Передняя поверхность шейки лопатки декапсулируется до кровоточащей кости для оптимизации костного сращения. Для последующей фиксации трансплантата насквозь устанавливают два направляющих отверстия из переднего в заднее направление. Костный блок фиксируют к суставной впадине двумя винтами диаметром 3,5 мм, после чего проверяют устойчивость конструкции (рис. 1).
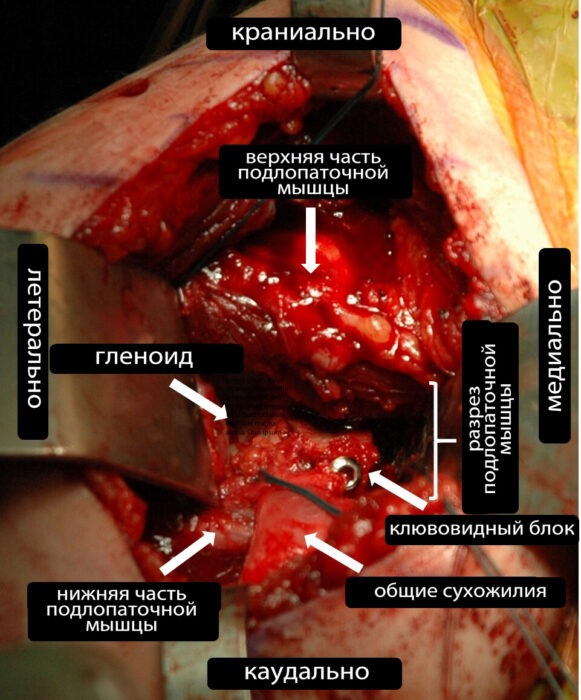
Послеоперационная реабилитация
Успешный исход операции Латарже — это безболезненное, стабильное плечо с достаточной подвижностью, стабильностью и силой для необходимого пациенту уровня активности, а также снижение риска отдалённых осложнений.
Опубликованных данных, подтверждающих безусловную эффективность какого-либо единого реабилитационного протокола после операции Латарже, немного. Gaunt и соавт. предложили согласованные рекомендации после артроскопической передней капсулолабральной пластики: на раннем этапе следует восстанавливать объём движений, силу и базовые функции, одновременно защищая оперированную область. Доказательная база для более поздних этапов и сроков возврата к спорту пока ограничена.
Цель данной клинической статьи — описать протокол послеоперационной реабилитации после процедуры Латарже и представить алгоритм, основанный на критериях, для поэтапного возвращения к спортивной реабилитации.
Фаза I: Фаза защиты
Цели этой фазы реабилитации — защитить результаты хирургической реконструкции, оптимизировать условия для заживления тканей, контролировать отек и припухлость, а также достичь защищенного объема движений (ОД). Эти цели должны достигаться без чрезмерной нагрузки на заживающие структуры.
Критически важно информировать пациента, объясняя ему суть предложенного плана лечения и важность защиты заживающих тканей от избыточного напряжения, чтобы обеспечить соблюдение рекомендаций. Для защиты реконструкции рука иммобилизуется на четыре недели в отводящей шине (слинге). Ранние упражнения на пассивный объем движений (ПОД) полезны для предотвращения послеоперационной тугоподвижности. Из-за вмешательства на сухожилии подлопаточной мышцы и восстановления капсулы наружную ротацию (НР) следует ограничить до <30° в течение первых трех недель. Ограничений на другие диапазоны движений не требуется, и рекомендуется раннее достижение полного ПОД. Помимо ПОД, мануальная терапия на этом этапе должна включать мягкотканные техники, такие как миофасциальные техники для мышц плеча, особенно для грудных мышц, а также мобилизацию рубца. Криотерапия и другие методы для уменьшения отека и мышечного спазма, а также для облегчения боли и улучшения сна также рекомендуются по мере необходимости.
Дополнительные мероприятия включают активные упражнения для лопатки (протракция, ретракция, элевация и депрессия), такие как упражнение «лопаточные часы», для содействия раннему нервно-мышечному контролю. Активный объем движений (АОД) в не вовлеченных суставах (кисть, запястье, локоть и шея) для минимизации тугоподвижности в окружающих суставах и стимуляции кровотока. Для защиты заживающих структур от сдвигающих или сжимающих нагрузок в течение 0-2 недель после процедуры Латарже не следует выполнять изометрические упражнения. Особенно важно воздерживаться от нагрузки во время сгибания и супинации локтя, чтобы избежать отрыва костного блока клювовидного отростка от гленоида.
Через две недели можно начинать изометрические упражнения для мышц, окружающих плечевой пояс. Можно выполнять субмаксимальные, безболезненные изометрические упражнения в нейтральной ротации. Ритмическая стабилизация (РС), включающая мягкое мануальное сопротивление проксимальной части предплечья с использованием осциллирующих (колебательных) возмущений в нейтральном положении плеча, в то время как пациенту дается указание держать руку неподвижно, подходит для стимуляции легкого сокращения мышц лопатки и вращательной манжеты, а также может быть полезна для ранней нервно-мышечной перестройки и улучшения динамической стабильности.
Критерии для перехода к следующей фазе реабилитации указаны в Приложении 1.
Фаза II: Фаза выносливости
Цели этой фазы реабилитации — увеличить активный объем движений в плече и улучшить мышечную выносливость и нервно-мышечный контроль плечевого комплекса. Начинать следует с активно-ассистированного объема движений (ААОД), затем переходить к активному объему движений (АОД). АОД можно начинать в положении лежа на спине, на боку или на животе, чтобы уменьшить влияние силы тяжести, с последующим переходом в положение стоя по мере улучшения выносливости. Рекомендуется, чтобы изотонические упражнения были сосредоточены на тренировках с большим объемом (15-25 повторений, 2-3 подхода) с низким сопротивлением (менее 65% от одноповторного максимума (1ПМ) пациента), чтобы вызвать реакцию утомления и нацелиться на развитие локальной мышечной выносливости. Время отдыха между подходами не должно превышать 30 секунд. Наружная ротация (НР) часто восстанавливается медленно, но важно достичь полного объема НР, так как любой дефицит ОД может иметь долгосрочные последствия для здоровья сустава и развития остеоартрита.
Динамические стабилизаторы плеча обеспечивают стабильность через активный механизм, называемый нервно-мышечным контролем. Развитие нервно-мышечного контроля и проприоцепции должно быть приоритетом и начинаться по мере того, как это позволяет активный объем движений. Meyers и Lephart определяют нервно-мышечный контроль как эфферентный ответ на афферентную сенсорную (проприоцептивную) стимуляцию. Его можно оценить и улучшить через чувство положения сустава (ЧПС), когда пациент работает над распознаванием ориентации своего сустава в пространстве. У лиц с гленохумеральной нестабильностью это чувство может быть ограничено и не полностью восстанавливаться до 12 месяцев после операции по поводу нестабильности. Пример упражнения для устранения этого дефицита: пациент закрывает глаза, перемещает не вовлеченную верхнюю конечность в выбранное положение, а затем активно перемещает вовлеченную конечность в то же положение (Рисунок 2). Тест на воспроизведение суставного угла (ТВСУ) может использоваться как упражнение, так и как инструмент оценки ЧПС. Он заключается в том, что специалист по реабилитации пассивно перемещает вовлеченную конечность в определенное положение, пациент удерживает это положение для пространственной ориентации, затем конечность пассивно возвращается в нейтральное положение. Пациент активно перемещает руку как можно ближе к этому положению, и этот угол измеряется гониометром или инклинометром. Нормативные данные для здоровых людей показали среднюю ошибку в 2,7 градуса. Движения можно тренировать и тестировать в сагиттальной, фронтальной и поперечной плоскостях.

Следует начинать упражнения проприоцептивного нейромышечного облегчения (ПНФ), такие как сгибание/разгибание по диагонали D2, чтобы помочь достичь стабильности и контроля в функциональных паттернах. Продвижение упражнений РС к конечному диапазону ОД, особенно для внутренних и наружных ротаторов, поможет стимулировать совместное сокращение мышц передней и задней частей вращательной манжеты.
Контроль над лопаткой должен быть улучшен на этом этапе, так как это поможет спортсменам оптимизировать функциональные показатели за счет улучшенной интеграции кинематической цепи. Когда трапециевидная и передняя зубчатая мышцы (ПЗМ) активируются согласованно и достигают оптимальной схемы силового взаимодействия, они значительно способствуют стабильности лопатки. Особые упражнения, которые, как было показано, усиливают контроль над окололопаточными мышцами, включают горизонтальное отведение руки в положении лежа на животе под углом 90° с НР, упражнение на разгибание руки в положении лежа на животе и подъем руки над головой в положении лежа на животе под углом 125°. Динамические «объятия» и скольжения по стене (Рисунок 3) показали хорошую активацию ПЗМ.

Дополнительные методики на этом этапе включают мобилизацию мягких тканей и длительные растяжки для устранения сохраняющихся ограничений ОД. Осторожные мобилизации гленохумерального сустава можно начинать через пять-шесть недель после операции, если подвижность восстанавливается медленно.
Предлагаемые критерии для перехода к Фазе III реабилитации указаны в Приложении 1. Важно, чтобы у пациента были хороший нервно-мышечный контроль и мышечная выносливость для перехода к фазе укрепления. Для оценки этого используются ТВСУ ниже 90°, тест на дискинезию лопатки, описанный McClure и коллегами, и протокол теста на утомление при АОД. Важно отсутствие компенсаторных двигательных паттернов при выполнении этих тестов.
В это время следует провести оценку с использованием теста Y-Balance™ для нижних конечностей (НК) или аналогичного теста для выявления любых асимметрий или дефицитов НК.
Фаза III: Фаза силы
Основные цели Фазы III — увеличение мышечной силы и усложнение задач для нервно-мышечного контроля. Пациенты не должны начинать эту фазу до тех пор, пока не будут достигнуты цели Фазы II и не пройдет как минимум шесть недель после операции, чтобы обеспечить адекватное заживление тканей. Все параметры прогрессии также следует сообщать всем членам лечащей команды. В это время полезен тщательный анализ требований вида спорта атлета. Если пациент является спортсменом, выполняющим движения над головой, важно развивать силу в необходимых диапазонах, а также начинать воспроизводить функциональные действия, связанные с его видом спорта.
Параметры укрепления на этом этапе должны начинаться с нагрузок, которые соответствуют диапазону повторений 8-12 повторного максимума (ПМ) для 3-6 подходов. Эти рекомендации позволяют безопасно увеличивать нагрузку на плечевой сустав и достаточны для создания мышечных адаптаций. Внешняя нагрузка может добавляться к терапевтическим упражнениям в виде мануального сопротивления со стороны специалиста по реабилитации, гантелей, медицинских мячей, гирь, спортивных жгутов/эспандеров и эластичных лент TheraBand™. Большинство упражнений на раннем этапе этой фазы будут сосредоточены на укреплении конкретных групп мышц, таких как наружные или внутренние ротаторы плеча. После установления базового уровня силы в каждой группе мышц, функциональные движения с вовлеченной верхней конечностью начнут воспроизводить двигательные паттерны, участвующие в повседневной деятельности, а также в спортивных достижениях. De Mey и коллеги продемонстрировали максимальную активацию мышц лопатки, когда мышцы активируются в функциональных паттернах и когда мышцы активируются в специфических диагональных паттернах с использованием последовательностей кинематической цепи. Примеры включают упражнения ПНФ с сопротивлением (Рисунок 4) и упражнения Crossover Symmetry.
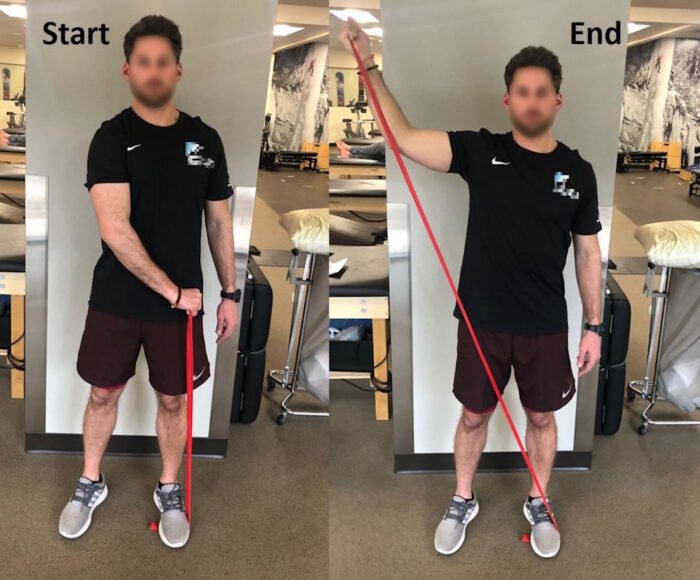
Динамическую стабильность можно улучшить за счет постепенного усложнения методик нервно-мышечного контроля, включая упражнения на реактивный нервно-мышечный контроль и упражнения с замкнутой кинематической цепью (ЗКЦ). Упражнения на реактивную стабилизацию (РС) на данном этапе могут включаться в выполнение любого упражнения по всему диапазону движений (ПДД). Использование нестабильной опоры под верхней конечностью, например фитбола, улучшает нервно-мышечный контроль. Добавление пертурбаций (возмущений) в упражнение стимулирует проприоцепцию и улучшает позиционирование сустава. Упражнения ЗКЦ нагружают сустав в положении с опорой на вес, что приводит к сближению суставных поверхностей. Переход от упражнений у стены к упражнениям на столе или в положении на четвереньках (Рисунок 5) создает постепенное увеличение нагрузки и отлично подходит для контроля лопатки. Кроме того, выполнение упражнений, вносящих элемент непредсказуемости («хаоса»), может быть полезным для увеличения стабильности корпуса и активации мышц вращательной манжеты плеча. Примером может служить тренировка с эспандерами типа «chaos bands», например, выполнение жима над головой со штангой, к которой с помощью петлевых эспандеров подвешен дополнительный вес. Это добавит упражнению нестабильности и непредсказуемости.

Критически важно достичь правильного баланса между мышцами-стабилизаторами лопатки, контролем вращательной манжеты и передачей энергии от ног, корпуса и плеча к руке. Модель кинематической цепи описывает способность передавать значительные усилия через сегментарные звенья тела, основываясь на теории достижения проксимальной стабильности для обеспечения дистальной мобильности, силы и точности – качеств, необходимых для спортивных достижений. На этом этапе следует использовать реабилитационные упражнения, включающие интеграцию ипсилатеральной и контралатеральной кинетической активации в приседаниях на одной ноге, выпадах, положениях на одном колене и на двух коленях (в высокой стойке на коленях) с добавлением дистального сопротивления.
Критерии для перехода к следующему этапу представлены в Приложении 1. При клиническом осмотре не должно возникать болевых ощущений или чувства нестабильности (отрицательный аппрехензионный тест). Если спортсмен возвращается к виду спорта, где выполняются движения рук над головой, важно учитывать его общую амплитуду движения (ОАД). Для таких спортсменов характерно увеличение наружной ротации (НР) и последующее уменьшение внутренней ротации (ВР) на доминирующей стороне. ОАД представляет собой сумму показателей НР и ВР; было показано, что она одинакова для доминирующей и недоминирующей конечностей и должна составлять примерно 180°.
Критерии для перехода с III этапа требуют, чтобы индекс симметрии силы конечностей (ИСС) у спортсмена составлял 80% или более при наружной ротации с нулевым отведением (НР0), внутренней ротации с нулевым отведением (ВР0), отведении и подъеме руки в плоскости лопатки (скапции) на 90°, а также в тесте давления на живот (belly press). Важно оценивать тест давления на живот, так как он изолирует подлопаточную мышцу и дает хорошее представление о ее восстановлении после повреждения во время операции. Кроме того, если тест на дискинезию лопатки показывает отклонения, следует оценить силу перискапулярных мышц. Это легко сделать с помощью ручного динамометра (РД), который обеспечивает точное и надежное измерение изометрической мышечной силы в различных положениях.
Важно учитывать психологическую готовность спортсмена к возвращению в спорт. Следует оценить, готов ли спортсмен морально к более высоким нагрузкам и последующему возвращению в спорт. Оценочные шкалы, такие как Опросник страха и избегания у спортсменов (Athlete Fear Avoidance Questionnaire, AFAQ), специально нацелены на выявление мыслей спортсменов об их травмах и возвращении к игре. Его можно использовать для выявления потенциальных психологических барьеров на пути реабилитации. Если спортсмен испытывает с этим трудности, важно направить его к спортивному психологу, так как это может быть самой большой проблемой, сдерживающей спортсмена, и если ее не решить сейчас, возвращение спортсмена к полноценным тренировкам может задержаться даже после завершения заключительного этапа реабилитации.
Если человек занимается видом спорта, который не требует мощных движений, не предполагает контакта или движений рук над головой, то после достижения критериев III этапа его можно выписать из терапии с программой поддержания формы. Если же его вид спорта требует таких нагрузок, он перейдет к IV этапу программы реабилитации, как только показатели силы превысят 90% от показателей контралатеральной конечности. Силу также необходимо проверить при наружной ротации с отведением 90° (НР90) и внутренней ротации с отведением 90° (ВР90), чтобы можно было рассчитать соотношение НР/ВР. Баланс между силой наружных и внутренних ротаторов важен для нормальной функции плече-лопаточного сустава. В литературе подчеркивается важность адекватного соотношения силы мышц-ротаторов (наружных к внутренним) при отведении 90°, которое должно составлять минимум 65%, а оптимально – от 66% до 75%.
Этап IV: Этап развития мощности
Основная цель этого этапа реабилитации – максимальное развитие мощности. Мощность равна силе, умноженной на скорость. Поскольку на III этапе основное внимание уделялось развитию силы, включение скоростного компонента на IV этапе позволит максимально увеличить выработку мощности. На основе имеющихся данных при разработке программы развития мощности для плечевого сустава рекомендуются следующие параметры нагрузки. Спортсмен должен работать с интенсивностью 80-100% от своего одноповторного максимума (1ПМ), выполняя 3-6 повторений в 3-6 подходах. Функциональные тренажеры – это блочные тренажеры, которые позволяют выполнять движения в нескольких плоскостях без ограничений. Они могут быть хорошим инструментом для развития мощности, позволяя выполнять как базовые упражнения, например, наружную ротацию из положения 90/90 на мощность, так и переходить к упражнениям типа «тяни-толкай» на блоке, которые задействуют всю кинематическую цепь (Рисунок 6).

Плиометрика также является отличным методом для развития мощности, рекрутирования быстросокращающихся мышечных волокон и улучшения нервно-мышечного контроля. Плиометрические тренировки используют цикл растяжения-сокращения (ЦРС), при котором удлиняющее движение (эксцентрическое) быстро сменяется укорачивающим движением (концентрическим) для создания взрывной реакции.
Плиометрические упражнения для верхних конечностей (ВК) можно выполнять как в открытой (ОКЦ), так и в замкнутой кинематической цепи (ЗКЦ). Прогрессия плиометрических упражнений для ВК, выполняемых в ОКЦ, начинается с упражнений двумя руками, таких как толчок мяча от груди, броски из стороны в сторону и броски мяча из-за головы, имитирующие вбрасывание в футболе. После их успешного освоения спортсмен может переходить к упражнениям одной рукой, таким как броски одной рукой из положения стоя, броски одной рукой сбоку, ведение мяча у стены из положения 90/90 (Рисунок 7) и броски мяча из положения лежа на животе с последующей ловлей. Плиометрические упражнения для ВК в ЗКЦ можно начинать в положении с частичной опорой на вес, выполняя плиометрические отжимания от стены или плиометрические прыжки на реформере для ВК (Рисунок 8), с последующим переходом к плиометрическим отжиманиям с полной опорой на вес, плиометрическим отжиманиям с падением в глубину и отжиманиям с хлопком.

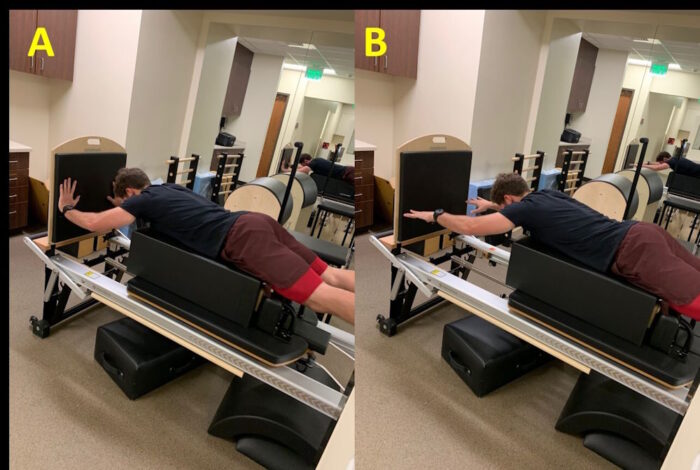
Критерии для перехода с IV этапа зависят от вида спорта, к которому спортсмен намерен вернуться. Для простоты это классифицируется как спортсмен, выполняющий движения над головой, или спортсмен, не выполняющий таких движений (см. Приложение 1). Варианты функционального тестирования для лиц, возвращающихся в спорт после травмы и операции на плече, значительно ограничены по сравнению с функциональными тестами для нижних конечностей. Существует мало исследований высокого уровня доказательности и мало тестов с хорошими психометрическими свойствами, при этом «золотого стандарта» тестирования не предложено. Представленное критериальное функциональное тестирование основано на клиническом опыте и экспертных знаниях. Тесты можно разделить на тесты мощности и стабильности ВК в закрытой цепи, а также дополнительные тесты для спортсменов, выполняющих движения над головой. Результаты билатеральных тестов для ВК сравниваются с нормативными значениями, в то время как целью для унилатеральных тестов является индекс симметрии конечностей (ИСК) >90%. Описанные в литературе тесты для ВК в ЗКЦ включают Y-баланс тест для верхних конечностей (UE YBAL™) и тест на стабильность верхних конечностей в замкнутой кинематической цепи (CKCUEST). Тест UE YBAL™, CKCUEST и модифицированный тест отжиманий оценивают стабильность и выносливость плечевого сустава и будут полезны для оценки готовности к возвращению в спорт как у спортсменов, выполняющих движения над головой, так и у тех, кто их не выполняет. Специалист по реабилитации должен решить, какой из них наиболее актуален для конкретного спортсмена. Тесты, имеющие нормативные значения для сравнения со спортсменом, предпочтительнее, чем сравнение с неповрежденной ВК, поскольку снижение функции и работоспособности неповрежденной конечности с течением времени или недоминирующей конечности может привести к завышенному ИСК и исказить представление о функциональных возможностях реабилитированной ВК. Тест толкания ядра одной рукой из положения сидя, который оценивает изолированную мощность, также может использоваться, если специалист по реабилитации считает его актуальным для спортсмена.
Тестирование для спортсменов, выполняющих движения над головой, должно также включать тесты для ВК в ОКЦ и тесты на динамическую стабилизацию, такие как тест ведения мяча у стены из положения 90/90 (WDT) и тест броска мяча из положения лежа на животе, которые полезны для выявления слабости как лопаточных мышц, так и мышц вращательной манжеты, а также низкой выносливости. Тест WDT включает использование медицинского мяча весом 0,9 кг; спортсмен стоит в атлетической стойке у угла стены, плечо отведено и наружно ротировано на 90°. Для прохождения теста спортсмен должен выполнять быстрые ведения мяча с частотой 165 ударов в минуту (используйте метроном) в течение 60 секунд, сохраняя правильное положение и контроль лопатки. Тест броска мяча из положения лежа на животе выполняется лежа на кушетке на животе, рука отведена горизонтально. Регистрируется количество отпусканий и поимок медицинского мяча весом 0,9 кг за 30 секунд. Для определения прохождения теста используется сравнение между доминирующей и недоминирующей рукой.
Негрете и соавторы сообщили, что модифицированные тесты подтягиваний и отжиманий могут быть полезными инструментами оценки для метателей, учитывая их прогностическую валидность в отношении дальности метания по сравнению с другими функциональными тестами. Анализ показал, что модифицированный тест подтягиваний был лучшим предиктором дальности метания софтбольного мяча, так как он имел самую высокую корреляцию с дальностью броска (r = 0,70), за ним следовал тест отжиманий (r = 0,63). Нормативные значения основаны на тестировании спортсменов-любителей, поэтому эти цели являются абсолютным минимумом, к которому должен стремиться спортсмен.
Повторная оценка Y-баланс теста для нижних конечностей (LE YBAL™) и теста функциональных движений (FMS™) в этот период также будет целесообразной, чтобы увидеть улучшения и быть в курсе сохраняющихся дефицитов. Целью для LE YBAL™ является разница между конечностями <4 см, в то время как целью для FMS™ является результат 14 баллов или более.
Фаза V: Программа возвращения к спортивной деятельности
Рассмотренные в данном клиническом комментарии фазы реабилитации представляют собой последовательный процесс, в ходе которого упражнения становятся более сложными, а нагрузки на плечевой сустав постепенно возрастают. По завершении IV фазы спортсмен демонстрирует достаточный объем движений (ОД), нервно-мышечный контроль, силу и мощность, чтобы начать поэтапное возвращение к спортивной деятельности. Данная фаза зависит от вида спорта или деятельности, к которой возвращается спортсмен. Ввиду их огромного разнообразия, в этом разделе будут кратко рассмотрены необходимые составляющие этого непростого процесса.
Независимо от вида спорта, к которому возвращается спортсмен, важно знать специфику данного вида спорта и требования, предъявляемые к его игровой позиции. Для спортсменов, выполняющих движения рукой над головой, на этой фазе может быть начата интервальная программа бросков (ИПБ). ИПБ подразумевает постепенное увеличение количества, дальности, интенсивности и типов бросков, необходимых для восстановления нормальной механики броска, характерной для данного вида спорта. Перед началом ИПБ необходимо пройти как минимум шестинедельный курс плиометрических тренировок. Это обеспечивает адаптацию мягких тканей и готовит спортсмена к нагрузкам, возникающим при выполнении бросков.
Поэтапное возвращение к полноценным тренировкам должно включать отработку необходимых спортивных навыков, переход от бесконтактных упражнений к контактным, увеличение частоты и интенсивности тренировочных ситуаций для соответствия игровым требованиям. Этот процесс должен проходить в сотрудничестве с тренерами для подбора адекватной нагрузки. Когда спортсмен способен выполнять полноценные тренировки, имитирующие частоту и интенсивность соревновательной деятельности, и/или успешно завершил ИПБ без болевых ощущений, демонстрируя при этом правильную технику броска, заключительным этапом становится его допуск к соревнованиям. Для спортсменов, выполняющих движения рукой над головой, также следует использовать дополнительный критерий оценки — шкалу оценки состояния плечевого и локтевого суставов Керлан-Джоба (Kerlan-Jobe Orthopaedic Clinic, KJOC). Для допуска к соревнованиям результат по этой шкале должен составлять 90% и выше.
Заключение
В данном клиническом комментарии описывается протокол реабилитации спортсменов после операции Латарже, основанный на достижении определенных критериев. В нем описывается последовательный переход по четко определенным фазам с указанием рекомендуемых критериев, которые необходимо достичь для перехода к следующему этапу. Фаза I направлена на защиту сустава и начало пассивной разработки объема движений (ПОД) с дополнительными упражнениями для увеличения ОД в смежных суставах и активной мобилизации лопатки. Фаза II сосредоточена на начале активно-ассистированной (АА ОД) и активной разработки объема движений (А ОД), упражнениях на нервно-мышечную реакцию, таких как ритмическая стабилизация (РС) и суставно-мышечное чувство (СМЧ, проприоцепция), а также на улучшении контроля над лопаткой. Фаза III нацелена на дальнейшее увеличение ОД, развитие силы, в том числе в функциональных положениях и в упражнениях в закрытой кинематической цепи (УЗЦ), а также на усложнение упражнений для нервно-мышечной системы, таких как РС в крайних точках амплитуды и проприоцептивная нейромышечная фасилитация (ПНФ). На IV фазе вводятся упражнения на развитие мощности и плиометрические упражнения, начиная с двуручных и переходя к одноручным. На этой фазе полезна повторная оценка всей кинематической цепи с помощью тестов FMS™ или LE YBAL™. Дополнительное тестирование в конце IV фазы выбирается и используется для определения готовности спортсмена к программе возвращения к спортивной деятельности (в зависимости от вида спорта). Рекомендуются функциональные тесты в закрытой (УЗЦ) и открытой кинематической цепи (УОЦ), а для спортсменов, выполняющих движения рукой над головой, используется дополнительный алгоритм. Фаза V сосредоточена на поэтапном возвращении к полноценной спортивной деятельности, которое зависит от требований конкретного вида спорта. Предполагается, что при методичном следовании рекомендованному, основанному на критериях, алгоритму реабилитации и достижении установленных показателей спортсмен пройдет очень тщательную программу восстановления, направленную на улучшение ОД, нервно-мышечного контроля, силы, мощности и обеспечивающую постепенное возвращение к игре.

