Повреждения передней крестообразной связки (ПКС) — распространённая проблема в спортивной деятельности. По оценкам, в США ежегодно регистрируется до 200 тысяч таких травм. В США традиционно проводится реконструкция ПКС после травмы с целью возврата к прежнему уровню спортивной активности. Хотя многие специалисты и спортсмены хорошо осведомлены о частоте этих травм, далеко не все осознают, что возврат к спорту не гарантирован. Сводный анализ данных из систематического обзора и мета-анализа показал, что лишь 65% пациентов возвращаются к прежнему уровню спортивной активности после реконструкции ПКС, а только 55% продолжают участвовать в соревнованиях. Другие исследования указывают, что у спортсменов моложе 25 лет вероятность второй травмы ПКС составляет 23–29%. Несмотря на множество факторов, влияющих на эти результаты, они, по крайней мере, должны заставить нас задуматься: соответствует ли нынешняя практика управления ПКС интересам спортсмена? Участникам процесса было бы полезно отстраниться и проанализировать, действительно ли текущие подходы отвечают потребностям атлета.
Специалистам в области спортивной медицины необходимо признать высокую частоту повторных травм и относительно низкие показатели возврата к спорту, а также адекватно на это реагировать. Недавний обзор выявил наиболее часто используемые критерии для допуска к возвращению к спорту (RTS) после первичной реконструкции ПКС. Из 209 исследований 85% указывали на использование времени как критерия выхода на спорт, причём в 42% случаев — исключительно временной критерий. Зависимость от временного фактора настолько глубоко укоренилась в физиотерапии, что с момента начала доктора Шелбёрна обсуждать ускоренную реабилитацию после реконструкции ПКС в 1990-х годах пациенты и специалисты постоянно стремились ускорить процесс восстановления. Как отмечал Кевин Уилк в 2005 году, «ускорение реабилитации может быть опаснее, чем полезно. Когда мы превышаем скорость в автомобиле, можем получить штраф. А если ускоряемся в реабилитации — рискуем нести гораздо более серьёзные последствия: функциональные нарушения коленного сустава на всю жизнь». Авторы настоящего текста считают, что большинство специалистов в области спортивной медицины — как врачей, так и физиотерапевтов — фактически превышают допустимые пределы скорости реабилитации.
Рассмотрим подробнее вопрос использования времени как критерия для допуска к возвращению к спорту. Бурги и соавт. отметили, что 72% специалистов используют период от 6 до менее 9 месяцев как стандартный срок для допуска к игре. Достаточно ли ждать 6–9 месяцев, чтобы максимизировать безопасность возвращения к спорту? Ответ — категорическое «нет». Исследование Кристьяни и соавт. показало, что среди 4093 пациентов, оценивавшихся через 6 месяцев после операции, лишь 35% и 47% достигли уровня симметрии не менее 90% по силе четырёхглавой мышцы бедра и сгибателей бедра соответственно. Кроме того, только 67% показали симметрию не менее 90% на тесте одноподъёмного прыжка. В совокупности лишь 19,6% пациентов достигли полной симметрии по всем трём стандартным тестам: силе четырёхглавой мышцы, силе сгибателей бедра и одноподъёмному прыжку. Аналогичные данные были получены у спортсменов, прошедших 9 месяцев после операции: только 11% (7 из 62) прошли комплексное тестирование, включающее систему оценки ошибок при приземлении, три типа одноподъёмных прыжков, изокинетическую силу четырёхглавой мышцы и сгибателей бедра, а также два опросника (IKDC и ACL-RSI). Другое исследование подтвердило, что риск травмы у тех, кто возвращается к спорту до 9 месяцев после операции, в семь раз выше.
Некоторые авторы даже предлагают откладывать возвращение к спорту до двух лет после реконструкции ПКС, поскольку нормальное состояние сустава и его функциональность обычно достигаются только спустя 24 месяца. Таким образом, задержка возврата до достижения этого уровня значительно снижает риск вторичного повреждения ПКС. Хотя такое требование противоречит текущим практикам, сообществу спортивной медицины не следует отвергать эту идею без размышлений.
Особый интерес представляет использование индекса симметрии конечностей (LSI) для оценки готовности к возвращению к спорту. Крайне важно понимать, что симметрия не всегда коррелирует с качеством движений, а также не гарантирует достижение предтравматического состояния или соответствия нормам здоровых людей. Гокелер и соавт. отмечают: «Атлет может иметь идеальную симметрию, но при этом быть недостаточно подготовленным к соревнованиям, если обе конечности значительно слабее или хуже контролируются, чем у здорового человека». Несмотря на эти ограничения, LSI часто используется вместе с тестами на силу и прыжки. Хотя в разных исследованиях допустимые значения LSI различаются, большинство авторов считают достаточным уровень 85–90%. Однако является ли это действительно лучшей практикой? Гокелер и соавт. добавляют: «Даже при достижении LSI более 90% пациенты демонстрировали значительные и клинически значимые дефициты функции обеих конечностей по сравнению с нормативными данными здоровых спортсменов». Малое исследование показало, что даже при достижении LSI более 93% у участников наблюдались явные асимметрии при выполнении прыжков. Более масштабное исследование выявило, что спортсмены, достигшие более 90% симметрии по силе и прыжкам, не достигли 90% от предполагаемого уровня дооперационной функции по этим же тестам. В лучшем случае, такие спортсмены демонстрируют компенсаторные изменения (например, деградацию функции невовлечённой конечности); в худшем — неконтролируемую нейрогенную ингибицию невовлечённой конечности вследствие травмы противоположной ПКС.
Какова бы ни была причина, можно сделать вывод, что использование LSI при тестировании прыжков и силы может завышать оценку функциональности коленного сустава. Поэтому интерпретация таких данных должна выполняться с осторожностью. Авторы не призывают полностью отказываться от LSI, а предлагают использовать его с учётом дополнительных критериев и повышением порога для прохождения тестов. Рекомендации клинических руководств предусматривают минимальный порог 90% симметрии, но при этом рекомендуют ориентироваться на уровень до 100%. Авторы считают, что, несмотря на ограничения LSI, и несмотря на отсутствие единого мнения по пороговым значениям, спортсмены должны стремиться к 100% симметрии по силе и прыжкам, при этом минимальный порог для прыжков — 97%, а для изокинетической силы — 90%.
Ещё один важный аспект, заслуживающий внимания в современной практике, — использование самореферируемых показателей. Например, в обзоре Бурги было выявлено, что лишь 12% исследований оценивали личные или контекстные факторы, включая уверенность в себе и субъективное состояние коленного сустава. Низкая частота использования таких методик контрастирует с рекомендациями последних исследований, которые показывают, что низкий психологический уровень готовности связан с повышенным риском повторной травмы у молодых спортсменов. Низкая психологическая готовность также снижает вероятность возвращения к спорту вообще, вызывая страх перед новой травмой и снижение самоэффективности, даже когда физическая подготовка считается достаточной.
При анализе современных практик управления повреждениями ПКС важно сравнивать их с актуальными рекомендациями. Консенсусное заявление Первого конгресса по физической терапии в спорте содержит пять конкретных рекомендаций для специалистов при принятии решения о допуске к возвращению к спорту:
- Использовать пакет тестов (комплексный тестовый набор).
- При возможности выбирать открытые задачи (менее контролируемые) вместо закрытых (более контролируемые).
- Включать тесты, требующие реактивного принятия решений.
- Оценивать психологическую готовность к возвращению к спорту.
- Контролировать нагрузку на протяжении всего этапа возвращения.
При сопоставлении этих рекомендаций с текущими практиками, становится очевидным существование значительного разрыва. В перспективе выглядит так, что спортивная медицина имеет односторонний, часто краткосрочный взгляд на реабилитацию ПКС и тестирование возвращения к спорту — что, возможно, является одной из причин низких показателей возврата и высокой частоты повторных травм. В ответ на эту гипотезу авторы предлагают внедрение комплексной модели тестирования возвращения к спорту, учитывающей временные и критериальные факторы, а также внутренние и внешние данные.
Возвращение к основам
Традиционно спортивные физиотерапевты начинают реабилитацию с составления анализа потребностей, отражающего специфические требования к атлету. Возьмём пример школьного футболиста. Ему необходимо уметь быстро бежать, резко менять направление, прыгать, принимать удары от соперников, наносить удары, быстро ускоряться и замедляться, при этом обрабатывая поток визуальной, проприоцептивной, вестибулярной и соматосенсорной информации. Короче говоря, спортивные требования футбола (и любого другого вида спорта) чрезвычайно сложны и не могут быть полноценно оценены одним или двумя простыми тестами. Именно поэтому на основе индивидуального анализа потребностей разрабатываются целенаправленные вмешательства и функциональные тесты, необходимые для подготовки атлета к возвращению к спорту.
Хотя каждый вид спорта уникален, и критерии должны адаптироваться под конкретные нужды, существует ряд общих черт, характерных для спортсменов всех уровней, позиций и дисциплин. Таблица 1 предлагает список внешних критериев, которые большинство атлетов должны преодолеть для минимизации риска повторной травмы, а также способы их измерения. Предложенный перечень не является исчерпывающим, однако он представляет собой практический тестовый набор, основанный на имеющихся научных данных. Таблица 2 объясняет обоснование выбранных пороговых значений.
Таблица 1. Внешние критерии для оценки готовности к возвращению к спорту
| Внешний критерий | Способ измерения |
|---|---|
| Диапазон движений | Тазобедренный, коленный и голеностопный суставы (угол оси большеберцовой кости) |
| Нейромышечная координация | Функциональный тест движения, тест на равновесие «Y», одноноговое приседание, оценка прыжка «Так», система оценки ошибок при приземлении |
| Сила | Изокинетические тесты: время достижения пика усилия, пиковое усилие |
| Мощность | Тесты прыжков: вперёд, тройной прыжок, тройной кроссоверный прыжок, временной прыжок, прыжок с остановкой |
| Ловкость и повороты | Тест на ловкость «Тразер» (латеральный), тест «Фланкер», реактивная ловкость |
| Психологическая готовность | Опросник «ACL-Return to Sport After Injury», анкета 2000-го года по международной классификации коленного сустава (IKDC) |
Способы измерения должны определяться экспертом, проводящим оценку.
Таблица 2. Обоснование рекомендуемых пороговых значений
| Критерий | Обоснование |
|---|---|
| Диапазон движений | Достижение нормы по всем суставам, как указано в литературе |
| Нейромышечная координация | Соответствие нормативным данным здоровых спортсменов |
| Сила (изокинетика) | Симметрия ≥90% по сравнению с контралатеральной конечностью |
| Мощность (прыжки) | Симметрия ≥90% по сравнению с контралатеральной конечностью |
| Ловкость и повороты | Скорость выполнения ниже порога, установленного в исследованиях |
| Психологическая готовность | Оценка по стандартным опросникам (IKDC, ACL-RSI) |
Большинство прикладных исследований до сих пор сосредоточено на модифицируемых факторах риска как критериях для тестирования возвращения к спорту. Однако не менее важным является рассмотрение внутренних факторов риска. Авторы считают, что многие специалисты недооценивают влияние внутренних факторов на риск повторной травмы ПКС. Например, женщины в два-восемь раз чаще получают травмы ПКС. Некоторые анатомические особенности, не поддающиеся изменению, могут повышать предрасположенность к повреждению. Перечень таких внутренних факторов приведён в таблице 3. Хотя эти факторы не поддаются коррекции, их наличие должно учитываться при планировании возвращения к спорту.
На практике рассмотрим двух спортсменов, успешно прошедших тестирование на возвращение к спорту через 7 месяцев после реконструкции ПКС. Первый — мужчина, студент старших курсов, получивший травму во время любительской игры в флаг-футбол, не имеет никаких внутренних факторов риска. Второй — 16-летняя девушка, которая также хочет вернуться к спорту через 7 месяцев после операции. У неё есть история травмы противоположной ПКС, семейная предрасположенность к повреждениям ПКС, выраженная гипермобильность коленного сустава, а также травма произошла без контакта. Даже если оба спортсмена прошли свои тесты, врач должен понимать, насколько различны их ситуации, и подходить к каждому индивидуально. Авторы предлагают конкретные рекомендации по работе с распространенными внутренними факторами: отложить возвращение к спорту и обязать спортсмена пройти стандартизированную программу профилактики травм ПКС, доказано снижающую риск повреждения (приложение 1).
Особые аспекты тестирования
С учётом множества изменяемых и неизменяемых факторов риска, связанных с разрывом передней крестообразной связки (ПКС), авторы предлагают использовать комплекс тестов для оценки готовности к возвращению к спорту (Return to Sport, RTS), аналогичный приведённому в Приложении 1. Обратите особое внимание на так называемый «пропуск к участию» («Ticket to Entry»). Эти тесты были выбраны в качестве скринингового инструмента для обеспечения безопасности спортсмена при прохождении полного RTS-обследования. Если спортсмен не проходит «пропуск к участию», дальнейшее обследование проводить не следует.
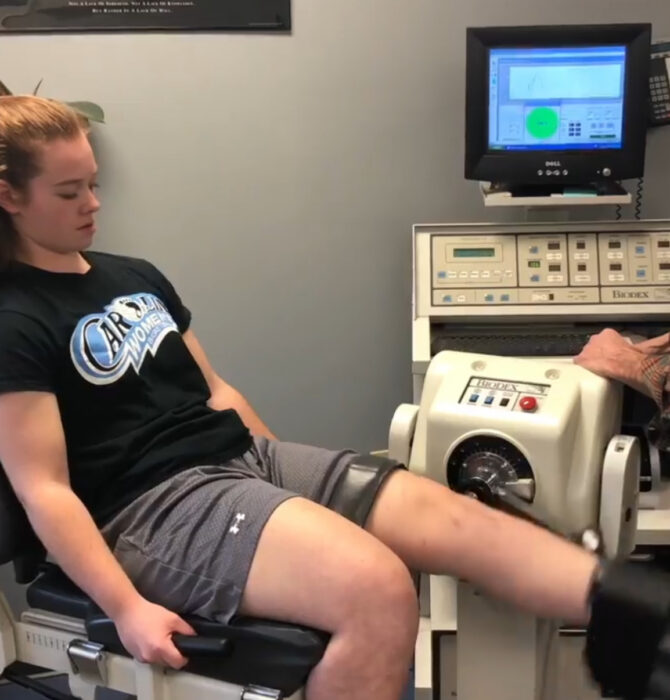
Из-за сложности некоторых тестов, а также необходимости специализированного оборудования (рисунки 1–3), не все амбулаторные физиотерапевтические учреждения могут проводить полноценное RTS-тестирование. Спортсменов, возможно, придётся направлять в специализированные центры RTS-диагностики, располагающие необходимым оборудованием и квалифицированным персоналом для проведения оценки. Кроме того, учитывая неосознанную предвзятость многих физиотерапевтов по отношению к своим пациентам — ведь при оценке спортсмена они, по сути, оценивают и собственную эффективность как специалистов — авторы рекомендуют поручать проведение тестирования специалисту, который ранее не участвовал в лечении данного пациента.
Таблица 2. Внешние пороговые значения для оценки готовности к возвращению к спорту
| Внешний критерий | Источник пороговых значений |
|---|---|
| Объём движений в тазобедренном, коленном и голеностопном суставах | Хотя авторы не располагают данными о том, что ограничение объёма движений в коленном суставе приводит к повторному разрыву ПКС, исследования показывают, что его снижение коррелирует с ранним развитием остеоартрита коленного сустава. Несколько исследований выявили связь между ограничением тыльного сгибания стопы в замкнутой кинетической цепи и увеличением реактивных сил опоры, нарушением кинематики коленного сустава, а также повышенным риском травм нижних конечностей. |
| Функциональный тест на движения (FMS) | Авторы используют платный алгоритм прогнозирования травм «Move2Perform» для интерпретации результатов FMS. При отсутствии доступа к этому алгоритму можно использовать пороговое значение <14 баллов без межсторонних различий. |
| Тест Y-баланса (YBT) | Для интерпретации результатов YBT авторы также применяют алгоритм «Move2Perform». При его отсутствии допустимыми считаются различия не более 4 см в переднем направлении и не более 6 см в заднелатеральном и заднемедиальном направлениях. |
| Тест на приседание на одной ноге (SLST) | Этот тест признан простым и полезным инструментом для выявления нейромышечных факторов риска разрыва ПКС. |
| Оценка прыжков с подтягиванием колен (TJA) | Первоначально предлагалось пороговое значение ≤5 ошибок, однако оно основывалось на неопубликованных данных. Авторы рекомендуют повысить стандарт и использовать значение ≤3 ошибок при применении теста в рамках RTS-оценки. |
| Система оценки ошибок при приземлении (LESS) | На основе исследований Welling и др., а также Padua и др. |
| Изокинетическое тестирование | На основе исследований Welling и др., а также Tourville и др. |
| Тесты на прыжки (одиночный прыжок вперёд, тройной прыжок, прыжок с пересечением, таймированный прыжок) | На основе оригинального теста на прыжки и более поздних данных, касающихся ограничений тестов на прыжки и индекса симметрии конечностей (LSI). |
| Тест «Прыжок с остановкой» | На основе исследований Juris и др. |
| Тест на латеральную ловкость | С использованием системы анализа движений Trazer для оценки времени реакции, ускорения и замедления поражённой и здоровой конечностей. Пороговое значение ≥95 % LSI выбрано на основе неопубликованных данных и для обеспечения согласованности с другими пороговыми значениями. |
| Тест Фланкера | С использованием системы Trazer для оценки времени реакции, ускорения и замедления поражённой и здоровой конечностей. Пороговое значение ≥95 % LSI также основано на неопубликованных данных и согласуется с другими критериями. |
| Тест на реактивную ловкость | С помощью лазерных датчиков времени оценивается скорость изменения направления движения спортсмена на поражённой и здоровой нижних конечностях. Кроме того, применяется система оценки биомеханики нижней части тела при выполнении резкого поворота на максимальной скорости. |
| Опросник ACL-RSI (возвращение к спорту после травмы ПКС) | На основе исследований O’Connor и др., а также Meierbachtol и др. |
| Оценка IKDC-2000 | На основе работ Cheecharern и Sadeqi и др. |
Выбор методов измерения остаётся на усмотрение оценивающего учреждения.
Таблица 3. Внутренние факторы риска повторного разрыва ПКС
| Внутренний критерий | Критерий |
|---|---|
| Пол | Женский |
| Передняя нестабильность колена | Смещение >3 мм |
| Механизм травмы | Неконтактная травма |
| Семейный анамнез разрыва ПКС | Близкий родственник с историей разрыва ПКС |
| Вид спорта | Возвращение к спорту уровня I (включающему прыжки, резкие повороты и смену направления) |
| Угол наклона большеберцовой площадки | Более крутой задне-нижний наклон большеберцовой площадки по сравнению со здоровыми спортсменами (по данным хирурга) |
| Размер межмыщелковой вырезки бедренной кости | Уменьшенный индекс ширины вырезки по сравнению со здоровыми спортсменами (по данным хирурга) |
| Предыдущий разрыв ПКС | В анамнезе разрыв ПКС на той же или противоположной конечности |


Наконец, хотя подробное обсуждение соотношения острой и хронической нагрузки выходит за рамки данной статьи, авторы считают необходимым упомянуть важность этой концепции, особенно в свете действующего консенсусного заявления по RTS. Проще говоря, при постепенном возвращении спортсмена к тренировкам, соревнованиям и спортивным результатам важно обеспечить и поддерживать оптимальный уровень нагрузки. Соотношение текущей тренировочной нагрузки (острой) к средней нагрузке за предыдущие четыре недели (хронической) называется соотношением острой и хронической нагрузки. Вокруг полезности этого показателя и его прогностической ценности ведутся активные споры как в научной среде, так и в практическом спорте. Авторы рекомендуют читателям ознакомиться с недавним систематическим обзором, в котором подробно рассматриваются преимущества мониторинга тренировочных нагрузок, а также связанные с ним спорные вопросы.
Нелёгкая задача
Использование временных и критериальных оценок при принятии решений о возвращении к спорту, а также учёт внутренних и внешних факторов риска — подход, идущий вразрез с традиционной практикой. Вероятно, многие врачи, физиотерапевты и сами пациенты отнесутся к этим рекомендациям скептически. Кроме того, предложенные критерии RTS пока не прошли валидацию. Хотя такой подход к тестированию может предоставить больше информации по сравнению с существующими критериями, он может оказаться менее осуществимым для некоторых клиницистов и пациентов из-за необходимости дополнительного оборудования, специальной подготовки и затрат времени.
Однако давление со стороны спортсменов, стремящихся вернуться к соревнованиям уже в следующем сезоне после травмы, не должно заставлять клиницистов игнорировать клиническое мышление и действовать на автопилоте. Что, если бы физиотерапевты вместо стремления как можно скорее вернуть спортсмена на поле начали активно менять культуру спортивной медицины, сместив фокус на долгосрочное здоровье и благополучие спортсмена, а также на сохранение его спортивной жизнеспособности и результативности? Что, если бы специалисты перестали рассматривать послеоперационные протоколы как строгие правила и начали воспринимать их как ориентиры, отказались от упрощённых, одномерных методов оценки готовности к спорту, просто «ставящих галочку», и перешли к целостному подходу в оценке спортивной готовности? Что, если бы специалисты по спортивной медицине стали достаточно открытыми, чтобы информировать пациентов о реальных показателях успешного возвращения к спорту и риске повторного разрыва, вместо того чтобы убеждать их, будто ожидание шести–девяти месяцев гарантирует успех?
Авторы настоящей статьи призывают каждого клинициста честно проанализировать собственную практику в области RTS-оценки. Пришло время двигаться вперёд и расширять границы возможного. Присоединяйтесь к этому движению.

